 当前位置: AI资讯 > 内文
当前位置: AI资讯 > 内文2021-1-19 关键词:病历质控
病案首页编码是影响DRG分组的主要因素,也是提升病案首页内涵质量的关键环节,直接影响着医疗质量评估和医疗资源分配。为诊断各异、病情程度不一的出院病人进行病案编码,是一项专业度高且复杂的工作。这也催生一个现象:百度搜索“病案编码”,前几页几乎都是编码培训资料。
医院编码质量实际情况如何?有何痛难点?惠每科技在某专科医院CDSS实施过程中,通过前期院内脱敏数据质量评估与数据治理工作,应医院编码摸底需求抽取病案首页评测发现,该专科医院首页编码错误率20.4%,五份病案首页就有一份存在编码缺陷问题。
01
平均1.16项次缺陷
首页常见的6类编码错误
此次评测针对随机抽取的5000份归档病案,首先采用机器自动评测的方式进行首页编码质量验收,然后由惠每科技医学编码员、医院病案编码员抽取10%的评测病历,进行背对背人工核验。评测结果显示,人工评测的500份病案首页有102份存在编码缺陷问题,即首页编码错误率20.4%。平均每份病案首页的缺陷频次为1.16项次。
在该医院病案编码员参与下,我们对这些编码缺陷进行了分析,总结出临床常见的编码错误类型包括:
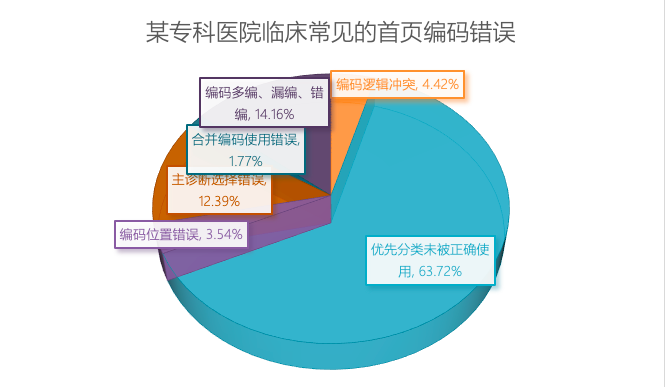
1)编码逻辑冲突,例如:妊娠监督编码与分娩结局编码同时出现;
2)编码位置错误,例如,肿瘤形态学编码出现在出院诊断编码中;
3)优先分类未被正确使用,例如,原有特发性高血压病并发于妊娠时,编码员没有遵循强烈优先分类原则将其分类至O10.0,而是归类为 I10.x00x002;
4)主诊断选择错误,存在产科并发症与合并症的产科病案,主诊断选择了分娩方式或分娩结局;
5)合并编码使用不正确以及编码错漏、多编等。
02
学科“代沟”?
不懂编码规则是犯错首因
造成这些编码不规范、错误的原因,八成以上源于临床医生和编码员编码规则应用不正确,表现出编码编写随意及特异性低。
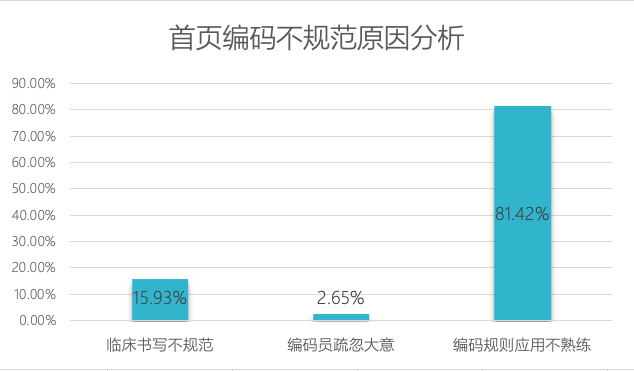
以妇产科编码为例,临床医生习惯按照诊疗时间先后顺序书写病历,编码员疾病分类则需遵循病因优先,这种学科之间的“代沟”,造成主要诊断选择全压在编码员身上。如果编码员缺乏产科临床知识,或是没有认真通读病历内容,容易导致主诊断选择错误和编码错误。另外,妇产科编码原则本身异常复杂,在疾病分类中,妊娠、分娩和产褥期是强烈优先分类章,这也给编码员带来很大的专业挑战,在记不住规则的情况下,可能出现随意编码或错误编码。
其次是临床医师病历书写不规范引起。疾病名称书写随意、不明确,例如,书写肺炎疾病诊断名称时未能尽可能包括病因,只是简单书写“肺炎”,编码员容易将其笼统地编在未特指的J18.9。没有选择严重的诊断或合并症作为主要诊断,两种疾病诊断需要合并书写时医师选择分开书写,造成分割编码导致主诊断选择错误。
另有少部分编码问题在于编码员的疏忽大意,例如在产妇病案编码中出现男性编码。
03
专业能力是瓶颈?
病案质控得管源头
编码正确与否,传统的病案管理模式最终是考验编码员的专业能力。目前国内医院编码员整体素质有待提升,有调研显示,真正“专业对口”的编码员仅占10.6%,有编码培训合格证的仅占38.0%,加之职业荣誉感低、自我能力提升动力不大,三级医院一半的编码员技术职称为初级及以下,但平均年工作量为16114.2份/人。
编码员不懂临床逻辑,对编码的校验只能基础核实,对内涵性错误不能把握。即便编码员把自己训练成“全科医生”,对专科专病诊疗不规范引起的编码错误依然难以把握。因此,医院的病案管理不能只把目光集中在编码员身上,事后、末端的病案质控对于质量改进收效甚微。
ICD编码的基础来自于医师的临床诊断,疾病诊断的正确性直接影响编码的准确性。如果能对疾病诊断进行疾病编码入组检查,将有利于帮助编码员快速编码 ,从源头改善病案编码质量。
惠每科技CDSS在病案首页/病历质控上的应用,最典型是从数据源头——临床医师和编码员开始进行管控。一方面,对临床诊疗不规范、病历书写不规范进行预警提醒,避免临床医生“不够专业认真”造成的编码问题,另一方面,AI主动帮助编码员“记”编码规则、事中提醒编码依据。通过两个端口的管控全面提高病案质量,为医院实行DGR/DIP等医保支付奠定基础。惠每病案首页质控系统在医院上线应用准确率98%以上,目前已在数十家大中型医院临床使用。
成为我们的
合作伙伴
