 当前位置: AI资讯 > 内文
当前位置: AI资讯 > 内文2022-8-10 关键词:DRG/DIP医保控费
自7月以来,2022年度国家医疗保障基金飞行检查已在黑龙江、广西、河北等地启动,其他地区也将陆续开展,最终覆盖全国31个省市。飞行检查作为医保领域行之有效的监管手段,正在逐步常态化、规范化,也推动医院管理部门积极探索有效的管理手段,不断规范医疗服务行为,对院内医保基金使用行为进行日常监控,更好地应对DRG/DIP支付模式下的控费管理。
国家监管标准“升级”超50%的医院有医保智能审核需求医保飞行检查自国家医保局2018年成立以来就一直在进行,重点检查医保基金违法违规使用行为,并逐步在全国大规模实行。2021年,国家对全国29个省份的68家定点医疗机构进行检查,发现违法违规使用医保基金5.03亿元。2022年,武汉某三甲医院被通报在飞检中发现骗取医保基金行为,处罚近6000万元。此外,国家医保局等四部委今年5月首次以文件形式公开发布飞检通知,强调升级“智慧监管”手段,未来或借助全国统一医保信息平台对定点医疗机构数据开展智能审核与实时监控。
医院的医保监控不仅要关注分解住院、重复收费等飞检重点检查项目,还要避免诊疗项目超出医保支付范围而带来的拒付风险。目前国家主要制定了医保三大目录(药品目录、诊疗项目目录、医疗服务设施标准)来明确医保支付标准。例如,规定“罗红霉素”限儿童使用,“肝复乐胶囊”限肝癌使用,“表面肌电测定“限支付次数等。临床严格执行上述标准,不仅关系医疗质量,也是减少医保拒付风险的前提。
而在这种背景下,医院的医保基金使用监控面临着诸多挑战:1)临床的核心业务是诊疗服务,对复杂且不断更新的医保基金审核规则缺乏充分认知;2)对医保办而言,医保违规行为隐蔽且到达部门审核的链条长,加之诊疗业务专业性强,难以实现及时、准确的审核;3)对管理者而言,医保拒付、飞检罚款不仅造成医院损失,也影响医院评级等,但依靠传统手段难以对违规行为溯源与分析。为此,医院在构建DRG/DIP信息化管理体系时,超过50%的医院(根据公开的招标文件统计)会同时部署DRGs/DIP分组器、医保智能审核等项目,以提升院内医保基金监控能力。
AI闭环管理有效支撑医院医保事中监控面对医院医保基金监控的需求与痛点,惠每科技利用AI技术构建了医保智能审核系统,系统通过对医院业务数据进行整合、清洗,分解全院、科室与病种费用,结合国家医保三大目录、医保飞检等文件/政策要求拆分细指标,形成丰富、适合各地实际的医保审核规则库,基于规则库在医疗活动过程中对药品违规风险、负面清单风险等进行实时、全程监控与预警,促进临床规范使用医保基金,提升医院医保监控能力与效率,减少医院医保拒付、飞检罚款等风险的发生,助力医院做好DRG/DIP控费管理。
全面、本地化的规则库,有效满足医保监控需求
系统的智能审核引擎知识库在构建过程中,不仅根据国家相关政策文件全面梳理通用的智能审核规则,同时借鉴各地经验知识及规则库,结合当地的参保人特点、医保监管要求等设定当地参数,形成适合本地区的知识库和规则库体系,使系统能够满足不同地区的医院需求。
系统的规则库主要分为医保拒付规则、飞检规则等类型,其中,医保拒付规则主要针对医院的医保月度结算,从医保三目中提取出限医院类型、限诊断、限适应证等类型的规则,并根据医院每月反馈的拒付情况等补充完善;飞检规则主要根据各地发布的负面清单、医院自查自纠问题汇总等设置。此外,由于惠每医疗人工智能解决方案已落地国内近500家大中型医院(包括39家复旦版TOP100医院),通过整合各大医院审核规则体系、医院自定义管理等,形成全面的审核知识库,尽可能地覆盖医院可能面临的拒付、罚款风险。
全业务支持的医保事中审核与监控
惠每医保智能审核系统持续监测医院门/急诊、住院等场景的诊疗节点,在医护人员开立医嘱、添加收费项目等操作时,基于后台审核规则对患者病程记录、检验检查等信息进行智能分析,一旦判断病例数据中存在医保违规行为(如存在重复收费项目、开具超适应证的药品等),将实时在医护工作界面进行实时风险预警,并提供相应的违规分类、原因、费用损失等信息供参考,帮助医护人员及时改正不规范的行为,提高医疗质量,从源头管控医保违规风险。
例如,一名47岁的男性患者因“发作性胸骨后闷痛,紧缩压榨感或压迫感、烧灼感,向左上臂放射,呈持续性”等症状收治入院,入院诊断为“急性冠状动脉综合征”,医生开具了注射用盐酸万古霉素、替格瑞洛片等药品,系统结合患者临床症状、医保三目等,实时卡控提醒注射用盐酸万古霉素超出患者适应证,依据为该药品“限甲氧西林耐药阳性球菌感染;病原不明的中枢神经系统、心血管系统重症感染及菌血症”使用,如果医生不采纳该建议,需勾选或输入相关原因才可在电子病历进行下一步操作。
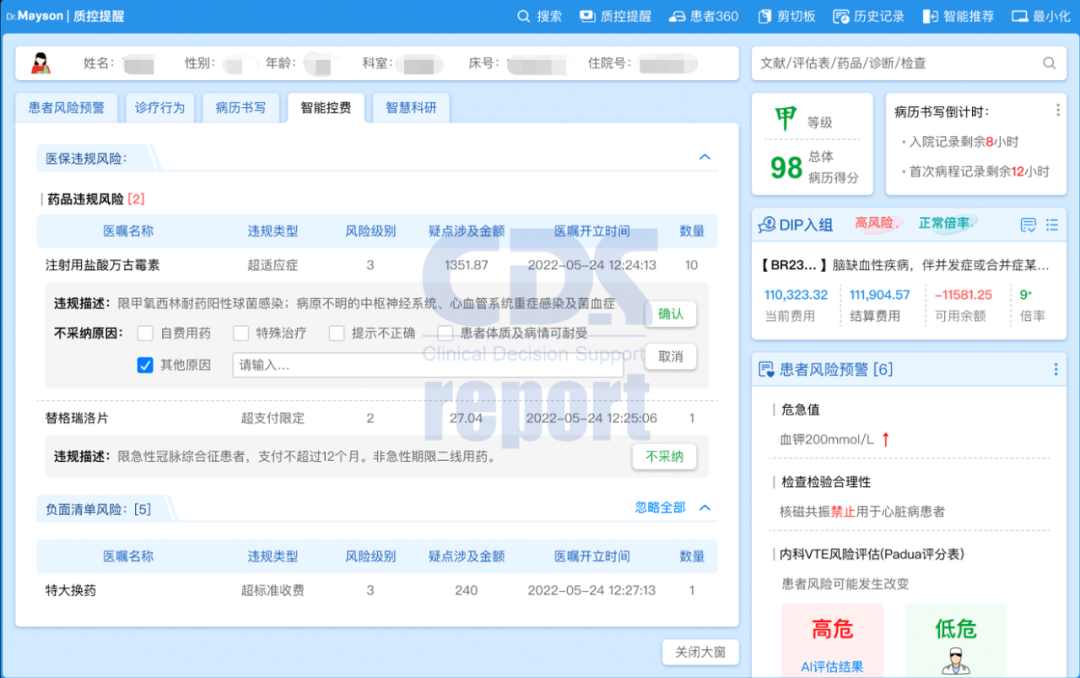 图1 医保违规风险事中预警示例
图1 医保违规风险事中预警示例 此外,患者出院前,在护士站办理相关手续时,系统将对患者住院的全病程数据进行整合分析,实时提醒未处理的医保违规风险,由护士交与主管医生确认;医保办人员也可通过系统掌握相关风险审核结果及处理进度,督促医生在患者出院结算前及时修正,确保出院患者医嘱、费用等合理合规。
精细化统计分析,堵住管理漏洞
系统利用自然语言处理、后结构化等AI技术将病例数据进行标准化处理、提取关键指标,从全院、科室、医生、规则等多维度对医保违规数据进行统计分析,采取多种可视化展现方式反馈特定时间段内的医保违规情况,帮助医院管理者实时掌握、追溯院内医保基金使用行为与管理漏洞,为医院的自查自纠和管理改进提供客观数据,有效提升医保管理监控能力与效率。
全链路一体化的控费管理
惠每科技的医保智能审核场景,与已构建的临床诊疗决策、单病种质控、疾病风险预警、DRG/DIP费用管理等环节融合形成完整的质控体系,可有效满足医院DRG/DIP支付背景下的医疗质量管理需求、费用管理需求,通过深入医疗活动过程质量干预,规范医疗行为、减少不合理医疗资源消耗等,助力医院实现真正意义上的控费。
成为我们的
合作伙伴
