 当前位置: AI资讯 > 内文
当前位置: AI资讯 > 内文2024-05-24 关键词: 医保版临床路径
疾病诊断相关分组(DRG)是以患者主要疾病诊断和治疗方式作为病例分类组合的基本依据,将临床过程相近、资源消耗相似的病例分到同一组中,从而对不同强度和复杂程度的医疗服务进行管理的工具。临床路径是指针对特定疾病或手术以循证医学证据和临床诊疗指南为指导,制定的一套标准化诊疗模式和程序。
由于两者的设计思路具有极大的相似性,因此,临床路径的研究和管理对DRG支付方式改革具有推进作用,有助于进一步优化医疗控费体系,促进DRG支付方案的落实。目前,许多医院正在通过临床路径的优化和管理,以达到资源消耗控制和费用合理支出的目的。其中,有医院在人工智能技术的加持下,将信息系统变为了医生的“导航系统”,实现了临床路径的智能化管理。
01 临床路径与DRG存在协同作用
针对临床路径与DRG之间的关联,发表在中国医院管理的论文《临床路径管理与DRG支付方式改革协同关系研究》研究发现,临床路径管理实施效果与DRG实施效果之间关联紧密,关联度达到0.848(范围0~1),表明两者存在较大的协同作用,一定程度上证实了临床路径管理与DRG能够相互促进,实施临床路径管理有助于提升DRG实施效果,助力DRG工作全面、有效落实的观点。
随着我国DRG/DIP支付改革的推进,临床路径管理工作越来越受重视,多项政策也在不断促进医疗机构加强该项工作。
例如,2020年,临床路径的使用情况被纳入《三级医院评审标准》的“现场检查”内容;2021年,国家卫生健康委等八部门联合发布《关于进一步规范医疗行为促进合理医疗检查的指导意见》,要求至2022年底前,三级医院50%出院患者、二级医院70%出院患者要按照临床路径管理;2023年,国家卫生健康委成立“全国临床路径执行情况监测平台管理工作组”建设建成全国临床路径执行监测平台,发挥临床路径在医保支付方式改革、医疗质量管理及合理用药中的作用,目前已有7000多家医疗机构接入监测平台上报临床路径执行数据。
同时,《公立医院高质量发展评价指标(试行)操作手册(2022版)》《全面提升医疗质量行动计划(2023-2025年)》《改善就医感受 提升患者体验主题活动方案(2023-2025年)》等文件中,围绕提升医疗质量重点提出了临床路径管理的作用和建设重点。
在“国考”和三级医院评审中,次均费用、平均住院日,以及DRGs 组数、CMI值、时间指数和费用指数等资源消耗相关监测指标更是成为衡量医院服务效率和盈亏情况的重要依据。
作为我国医改的重点内容和热点,临床路径管理不仅是加强医院管理、规范医生诊疗、控制医疗成本的有效途径,也是医疗机构均衡资源消耗和费用支出的有力抓手。然而,在实际医务工作中,临床路径的路径适用性、实施过程、医生工作负担等多个因素制约了其应发挥的作用。
“信息化是临床路径制订与管理的有力支撑,也是临床路径和医院信息系统建设的必然趋势和发展方向。”发表在医学新知杂志的论文《临床路径的制订与管理系列研究之二:临床路径的信息化管理》就医疗机构的临床路径现状提出,医疗机构信息化管理滞后是目前临床路径难以深入推行的主要障碍。
02 用AI技术实现临床路径智能管理
发表在医学新知杂志的论文《临床路径的制订与管理系列研究之二:临床路径的信息化管理》提出,临床路径的信息化管理要突出系统集成化、流程模块化、信息共享化等特点,兼顾医生在诊疗过程中主动判断和选择的权力,提醒医生避免出现诊疗差错,推荐合适的诊疗方案,可及时监测、反馈和处理诊疗过程中出现的问题,并在各科室共享医疗信息,最大程度实现医疗的同质化以及扩大临床路径覆盖面。
CDSreport根据相关文献和医院实际反馈,整理了基于人工智能的新一代智能临床路径与合理控费系统在医院临床和管理中应当具备的能力以及发挥的作用。
首先,系统应当具备集成功能,能够将HIS、LIS、PACS、电子病历系统等业务系统无缝对接,通过自然语言处理等人工智能技术将患者信息处理为结构化数据,并具备在各系统间交互的能力。
其次,系统应具备临床路径的配置功能,不仅可以根据指南和规范等文件导入标准方案,还能够根据医院历史数据自动拟合生成路径,配置内容包括分支路径、诊疗阶段、医嘱组等。
第三,系统应具备提醒功能。通过对诊疗行为、资源消耗和费用支出的实时监控,在事中提供实时诊疗路径建议和医嘱合理性预警,实时费用测算和风险预警。
最后,系统在事后能够提供多维度、立体式路径效益分析,辅助管理决策。
综合新一代智能临床路径与合理控费系统的各项功能,其运行方式就像医务人员的“智能导航系统”,在设定好最终目的地后,系统可以根据“堵塞”等情况智能选择最优路径。
03 智能临床路径助力诊疗质量和费用“双控”
通过信息化建设,目前已有多家医院通过临床路径的智能化管理实现了诊疗质量和费用的“双控”。
以某三甲医院真实应用过程为例,在应用新一代临床路径管理系统3个月后,医院试点病种的平均住院日下降,不合理医嘱项目减少,病种总费用和次均费用下降,控费效果显著,基本达成医保收支平衡。
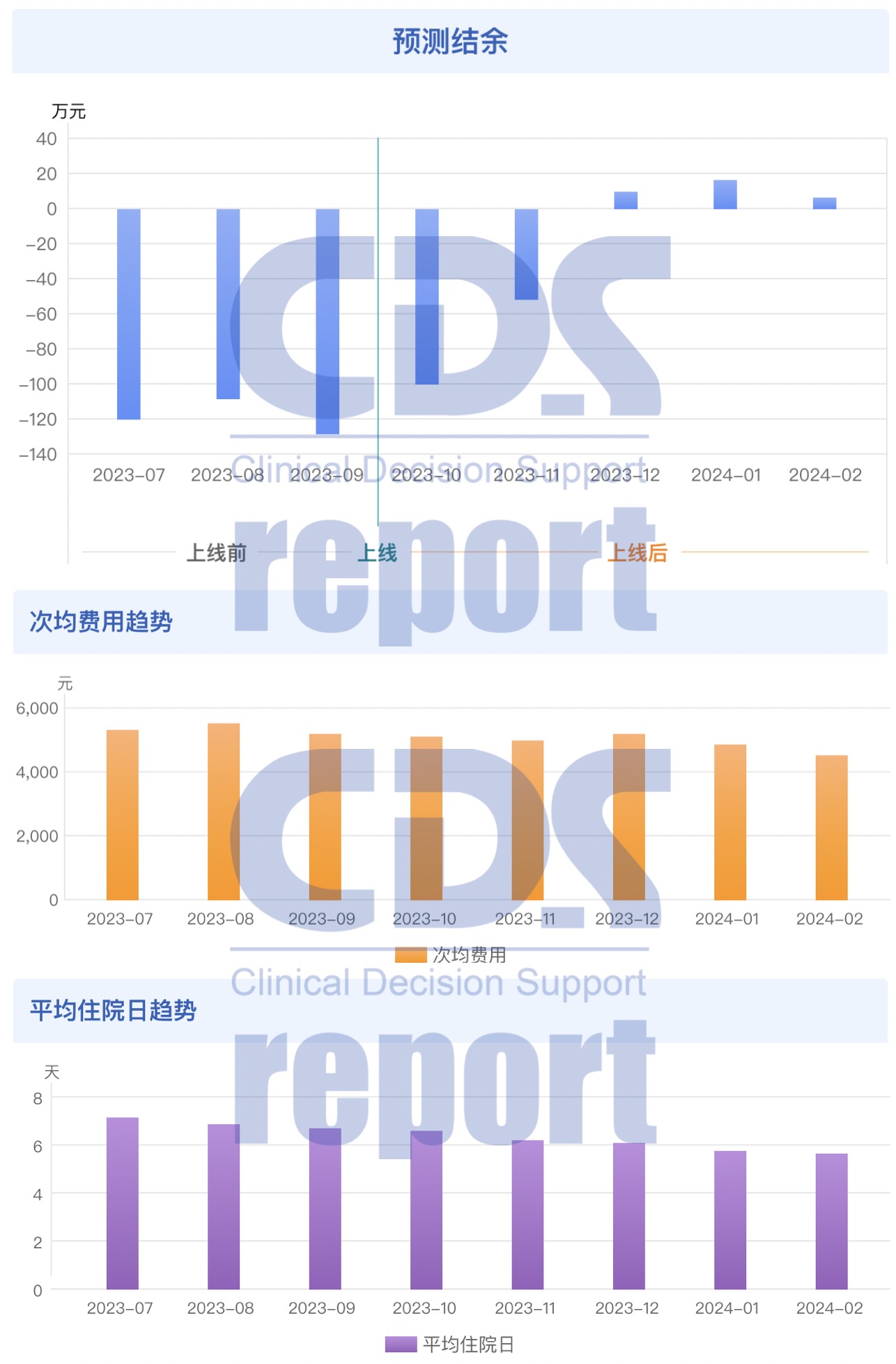
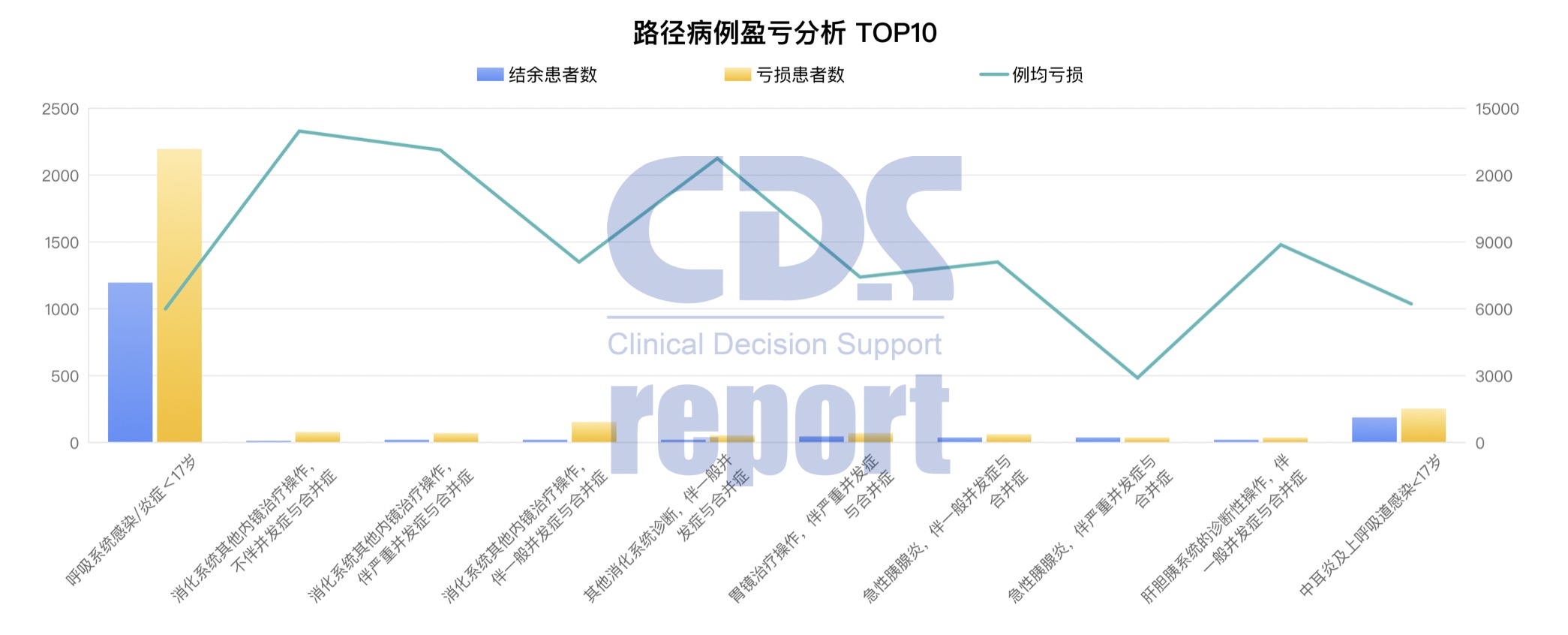
根据系统对医院数据做了专业的数据分析,精准定位亏损原因:可以看出,“呼吸系统感染/炎症<17岁”是医院亏损最严重的病组,整体资源消耗占比较高,且覆盖人数较多,治疗和化验费用占总体费用的近7成。同时,系统定位其原因为“医院既往临床路径未区分轻、重症情况,部分轻症患者使用了重症治疗项目”。
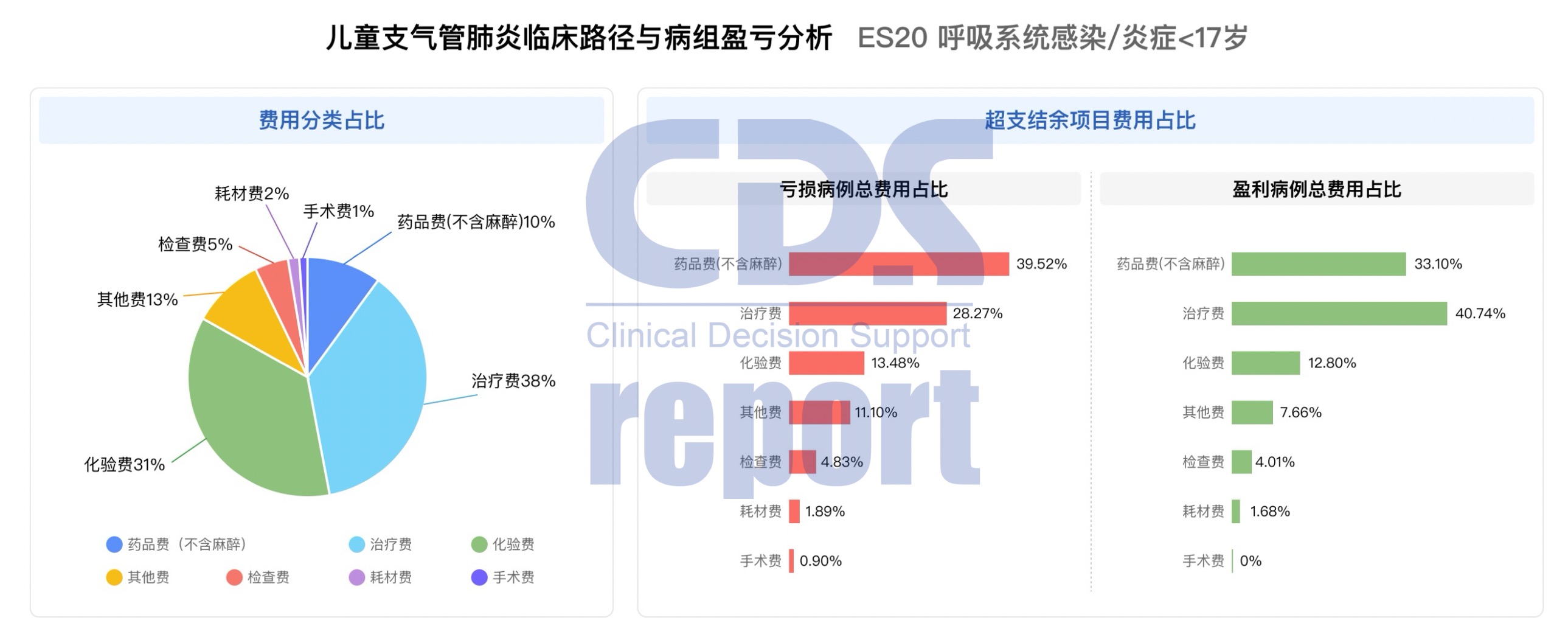
通过路径配置工具,相关临床科室对该病种的临床路径进行了重新优化并配知道路径中:将“儿童支气管肺炎”临床路径细化为“非重症和重症”两个治疗方案,把对亏损影响较大的治疗项目“ICU单元治疗、特级护理、经支气管镜治疗”仅纳入重症治疗组。
优化后,系统在临床收治“儿童支气管肺炎”时能够根据患者诊疗数据智能推荐治疗方案,既避免了“非重症”组ICU单元治疗等项目的过度使用,也保障了“重症”组患者的充分治疗,使其诊疗方式和DRG入组更精准、更合理。
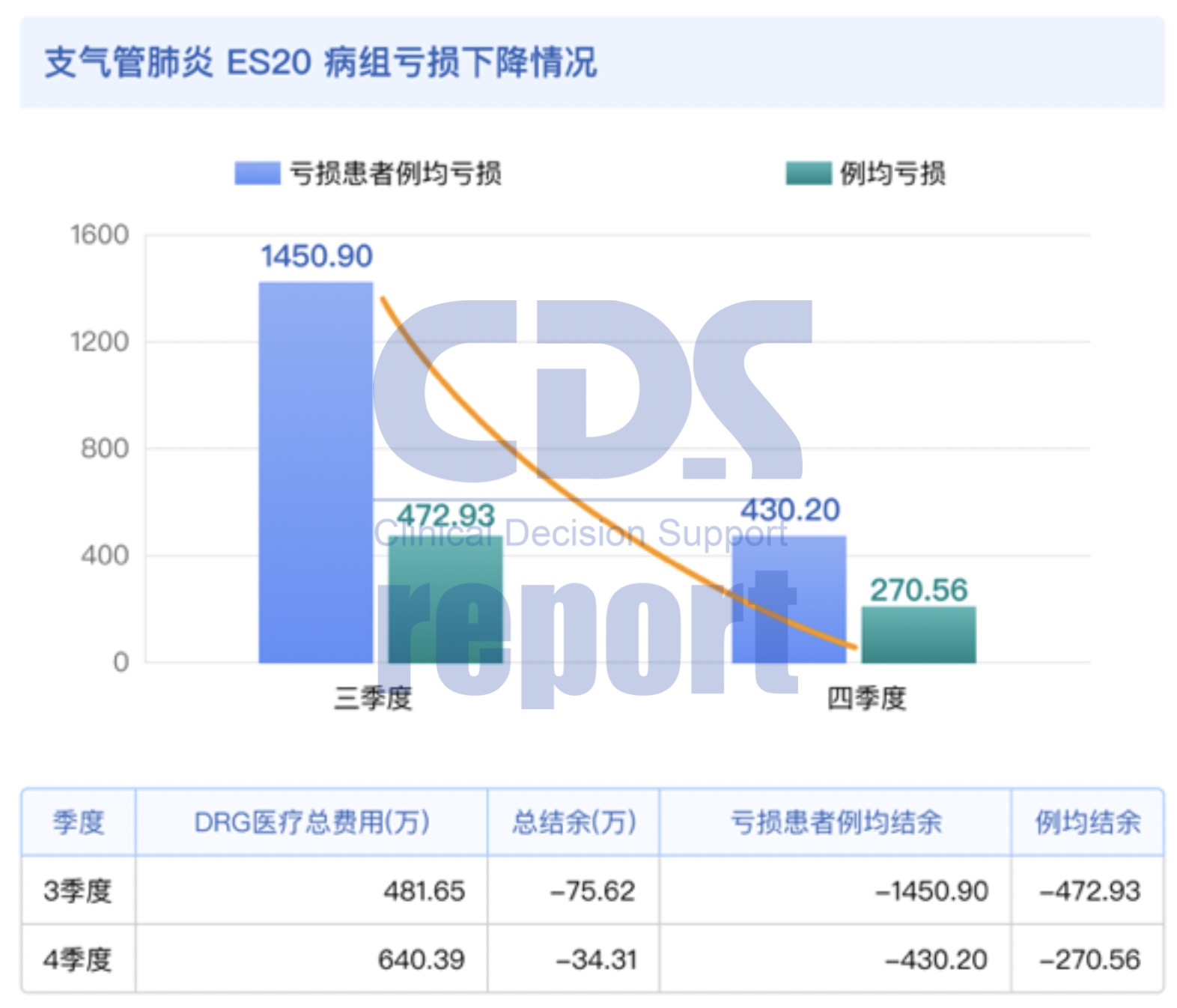
经过1个季度的应用,系统显示该院“儿童支气管肺炎”对应病组亏损额度大幅下降,其中亏损患者例均亏损下降近1000元,整体例均亏损下降近200元,在提升该病种诊疗质量的同时,合理控制了资源消耗。
从上述监测指标可以看出,智能临床路径能够切实发挥控制资源消耗、保障患者权益的作用,且可适配不同医院的实际需求,具备可复制性。随着临床路径的不断发展,此类智能化管理模式也具备在医疗机构广泛推广应用的潜力,以此提升医院和区域的医疗服务水平,惠及更多患者。
参考资料
1. 田帝,周典,等.临床路径管理与DRG支付方式改革协同关系研究[B].中国医院管理,2022,42(10).13-17
2. 林珂雯,娄佳奡,等.临床路径的制订与管理系列研究之二:临床路径的信息化管理[J].医学新知,2024,34(3):322-329
3. 蒋宋怡:AI赋能临床路径管理,回归医保支付方式改革初衷.CDSreport
想了解更多产品信息或预约产品演示?我们的专业团队随时为您服务