 当前位置: AI资讯 > 内文
当前位置: AI资讯 > 内文2021-7-28 关键词: 病历质控
“过去评价好医生的标准是能治好病,实施DRG付费后,我们认为能治好病,同时保证诊疗过程高效、规范,才是一个好医生的标准。”
武汉市DRGs质量控制中心主任、武汉市第一医院医保办主任潘峰在“医管必修课”上表示,实施DRG不仅可以解决医保支付问题,也可用于评价医疗服务的质量、效率与安全,助力医院综合管理。
015个DRG主流版本CHS-DRG更符合医保付费要求
DRG付费是使用统计学方法将疾病分为不同的组,以组为单位确定支付标准、予以定额付费。1983年美国率先实施DRG付费,其后欧洲国家逐渐应用,长期实践证明该支付方式可有效控制医疗费用不合理增长,降低平均住院日。
我国的DRG付费试点起步于2008年,先后推出了BJ-DRG、CN-DRG、CR-DRG、C-DRG四个主流版本,各个版本的组数、应用范围及侧重点均有所不同。2020年,国家医疗保障局在这4个版本的基础上取长补短,结合全国试点城市的数据完善分组规则,发布了CHS-DRG,目前已在29省30个城市开展试点。“相对来说,CHS-DRG更加优化、稳定,更符合医保付费的要求,是全国医保部门实行DRG付费的唯一标准。”潘峰表示。
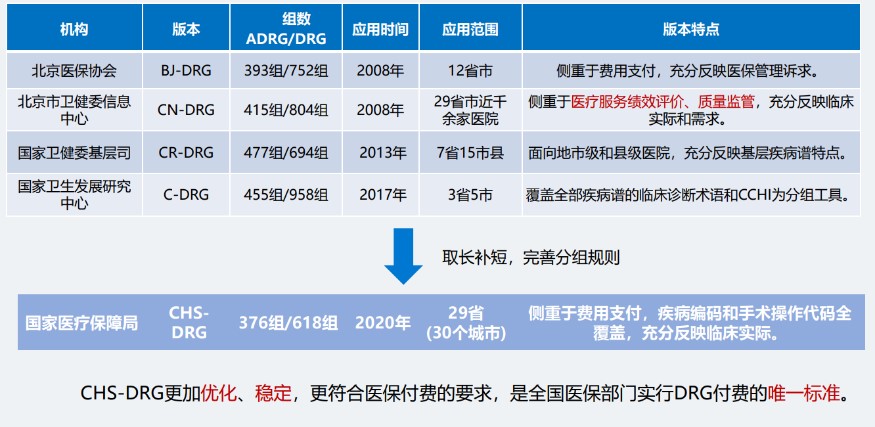
从应用范围来看,CN-DRG、CHS-DRG目前是国内应用最广泛的两个版本,但两者存在一定差异。潘峰介绍,CN-DRG侧重于医疗服务绩效评价,CHS-DRG侧重于费用支付,组数更少,弱化了合并症、并发症对分组的影响,同一DRG组的病例在这两个版本中的权重可能不同。例如DRG代码为BR21的脑缺血性疾病,在CN-DRG、CHS-DRG分组中的权重分别为1.24、0.9。
为在全国试点中既统一布局,又灵活实用,“国家版本”CHS-DRG将核心疾病诊断相关组(ADRG)划定为376个,包含了73350个疾病诊断和手术操作组合,在此基础上,各试点城市可根据自身近3年的费用数据,确定最终的DRG组数。以武汉市的CHS-DRG为例,经过统计分析验证,制定的DRG组数有660组。
02CMI提升32% 费用消耗指数0.87用DRG打造医院综合管理的“示范样板”
DRG最初是为费用支付而诞生,但因其在医疗服务评价方面较传统数据更为科学,逐渐被运用于医院综合管理。潘峰介绍,武汉市第一医院从2017年开始,在医疗质量管理、合理用药专项管理、重点专科建设等医院管理诸多方面对DRG指标数据做拓展应用,从而提高医疗服务的质量、效率与安全。
作为2017年度湖北首家通过互联互通四级甲等的医院,武汉市第一医院按《医院信息管理系统规范》,完成业务信息、运营信息、临床信息等5大体系80个子系统的改造,通过医嘱合理用药审核、医保智能审核等,减少医疗违规行为,并将DRG数据查询及管理权限开放给各科主任与质控员,提高全院医生对DRG指标的知晓率。“DRG是一个高数据、信息化的工作,需要从加强信息化建设上为DRG的运用夯实基础。”潘峰表示。
在绩效目标管理上,医院遴选了包括DRG指标在内的10个结构性、效率性指标取代传统指标,进行科室之间医疗服务能力的比较,引导科室顺利完成绩效目标。以传统指标“出院人数”为例,可以转换成总权重、DRG组数、CMI进行医疗服务的评价。
“比如一位外科胃癌患者与一位内科接受保守治疗的反流性食管炎患者,同为一个出院人数,权重却分别是5.21、0.74,两者的资源消耗与技术难度不可同日而语。”潘峰举例说明,再如平均住院日,只用天数难以区分各个科室做得“好不好”,但转换成时间消耗指数,便可依据科室上一年度的指标是否大于1来制定其本年度的目标值,用于科室绩效管理,有效提高医务人员对DRG数据的重视。
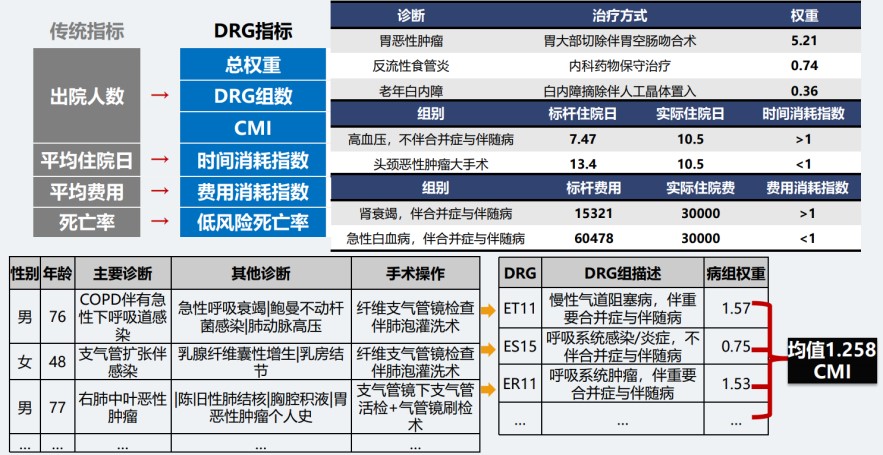
将DRG指标应用于医疗质量管理,可成为引导专科发展的指挥棒。“根据DRG数据分析,找到医疗环节中存在的节点与堵点问题进行相应管理。例如对低风险组及中低风险组事件,采取出现一例、分析一例、改进一例的方式,帮助科室查漏补缺。”潘峰介绍,此外,对于时间消耗指数高的科室、费用消耗指数高于同专业其他医师的医生、重大手术类分组中异常病历等都要重点查。通过以上举措,2018年医院标化死亡率为0.203%,中低风险率0.016%,为全省综合医院最低。
除上述以外,武汉市第一医院还率先将DRG数据用于院内医保管理,对病区医保总控指标打包进行二次分配,促进有序竞争,合理分配;并应用DRG分组标杆数据中的次均费用、药品费用等进行用药的路径管理,有效降低药品费用。
“根据2017年到2019年数据显示,我院的CMI值从0.75提升到0.99,时间消耗指数从1.19降到0.94,费用消耗指数从1.19降到0.87。”潘峰介绍,医院基于DRG进行综合管理的成效,被国家医保局领导点评“有条件成为国家层面的示范样板”。
想了解更多产品信息或预约产品演示?我们的专业团队随时为您服务